慢性肾脏病(CKD)患者中常常会出现躯体症状。疼痛是最常见的躯体症状之一,影响半数以上的 CKD 患者,并且很多情况下疼痛程度被评为中至重度。疼痛不仅与 CKD 患者较高的精神状态异常如抑郁等相关,也会降低患者的生命质量,增加患者本身与社会的经济压力。临床实践中积极干预疼痛对改善患者的生命质量,提高治疗依从性有很大帮助。 因此,2017 年 AJKD 杂志上发表了 Koncicki 等教授的一项综述,向肾脏病医师描述了疼痛管理的基本技能。
CKD 中的疼痛分为伤害性疼痛与神经性疼痛,伤害性疼痛通常为组织损伤引起受体刺激所致,又可进一步分为机体型与内脏型。前者由组织炎症引起并发生在一个区域,后者由器官性的病理所致且难以定位。这些不同类型的疼痛可相互交叉,晚期肾病的患者可能会同时出现。 这里先给出疼痛管理的总体方法(表 1),后文将逐条进行叙述。
表 1 总体疼痛管理的方法
疼痛评估
综合评估的第一步是完整地回顾疼痛史。「PQRST」是帮助回忆的一个简单方法(表 2)。
表 2 疼痛史的组成成分

对于行为异常,如从多个医师获得阿片类药物处方、违反疼痛治疗方案或自我调整剂量,会产生不良结局或在特殊临床情境下,如生命即将结束的患者,应推荐给疼痛管理专家进行评估。对于会产生不良结局的患者,推荐对危险因素进行评估(表 3)。
表 3 不良反应(包括镇静、呼吸抑制或跌倒)的危险因素

疼痛管理
疼痛管理的第一步是明确是否需要药物治疗。建议进行非药物治疗,如锻炼、按摩、针灸、认知行为治疗及非阿片类药物治疗。应在充分讨论风险与获益后使用药物治疗,并且选择的药物应适用于疼痛类型及诱因。WHO 三步阶梯方案为 ESRD 患者疼痛的起始治疗及维持药物进行了建议(表 4)。
表 4 肾功能下降患者镇痛药物建议(伤害性疼痛)
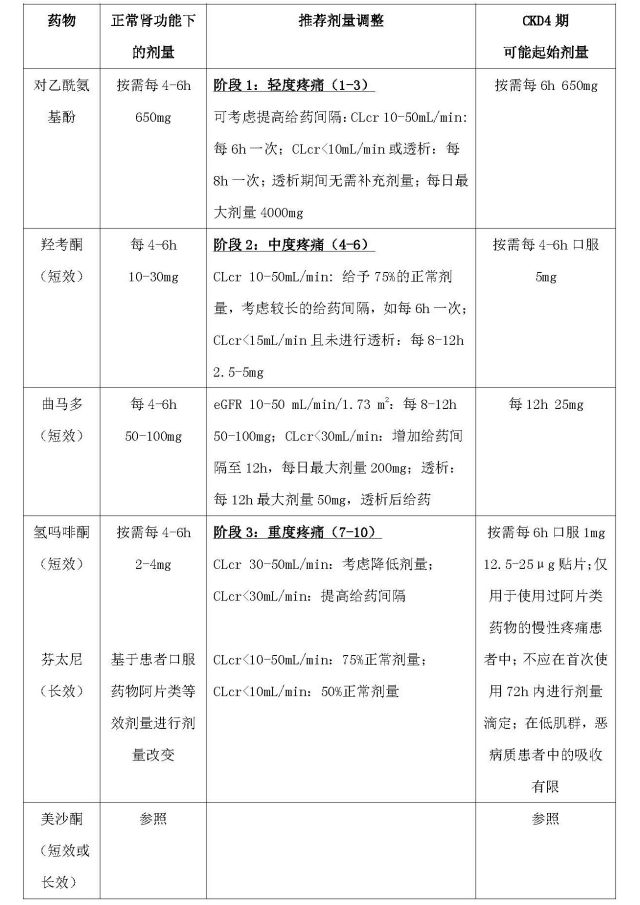
肾功能下降患者疼痛的常规管理方法是起始使用低于正常人群的剂量,并缓慢滴定。需要注意的是,由于研究肾功能下降患者的循证证据较少,故推荐的剂量数据有限,因此临床实践中应进行个体化给药,并严密监测疗效与副反应。值得注意的是,部分药物在肾功能下降的患者避免使用(表 5)。
表 5 肾功能下降患者避免使用的镇痛药物

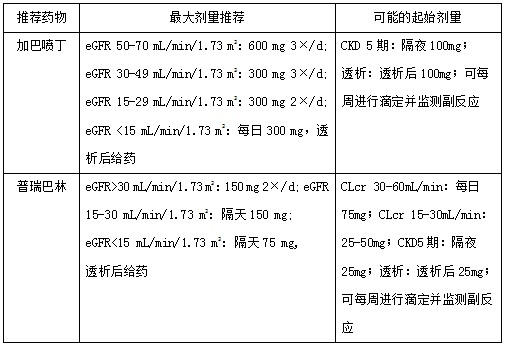
对于神经性疼痛的治疗,可参照国际疼痛研究协会对正常人群神经性疼痛的建议,并特别考虑 CKD 患者的异常清除率与潜在不良反应。一线药物包括钙通道α2-γ配体,例如加巴喷丁与普瑞巴林,三环类抗抑郁药及 5-羟色胺与去甲肾上腺素再换取抑制剂(表 6)。
表 6 神经性疼痛治疗药物
随访
在起始治疗后,应按计划定时进行随访,给药方案改变的 1-4 周内应重新评估疗效与副反应。在这些随访中,应注意疼痛特征的变化,治疗的有效性以及患者使用止痛药物的方式。这些评估有助于确定适合患者需求的最佳处方。与此同时,也应评估现用药物的疗效与给药间隔。
评估与监测不良反应
随访期不良反应的评估应包括胃肠道不良反应(恶心与便秘),嗜睡,认知损伤或搔痒。尽管大多数不良反应随着治疗时间的延长将得到改善,但有些症状如便秘及对内分泌系统的作用仍会持续存在,阿片类药物引起的便秘便是其中之一。对于阿片类药物引起的便秘的管理包括对其他诱导因素的评估及生活方式的改善,例如增加锻炼,增加液体的摄入及使用饮食性纤维。
总而言之,肾病患者通常承受着中至重度的疼痛,但临床肾脏病学医师的关注仍较少。理解并掌握疼痛的评估与管理方法有助于更好地给予 CKD 患者治疗,从而改善其生命质量,这对于医师和患者都具有重要的意义。
