血透患者的血压和死亡率之间的关系是独特的,不同于普通人群。这是因为在血透患者中血压降低改变了相关的获益-风险的平衡。在本文中,来自美国耶鲁大学医学院肾内科的 Jeffrey M. Turner 和 Aldo J. Peixoto 教授回顾了这些数据并讨论了关于血透患者血压管理方面的关键问题。目的是为肾脏科医生提供在临床实践中可行的血压控制靶目标,关注的重点从透析单元中的血压移至透析单元外的血压。文章发表于 2017 年的 KI 杂志上。
血透患者中高血压和死亡率之间复杂的关系
血压升高会导致动脉粥样硬化、内皮功能紊乱、动脉硬化、心脏和脑的结构改变,这些都增加了死亡的风险。大规模的流行病学研究和随机对照试验证实了普通人群中降压的获益。但是这些研究都没有纳入终末期肾脏病(ESRD)的患者。
血透患者有许多导致心血管事件的独特因素,这些因素包括:内皮功能异常(如非对称二甲基精氨酸)、FGF-23 升高、钙化导致的动脉僵硬度增加以及骨矿物代谢受损。此外,许多透析患者有与尿毒症毒素相关的弥漫性心肌纤维化。这些结构变化不同于高血压性心脏病,提示存在独立于血压水平之外的损伤途径。
以上非传统危险因素显著地参与了血透患者心血管疾病的发病,导致两个发人深省的后果。其一,相较于普通人群,血透患者心血管事件(尤其是心源性猝死和心衰)的风险增加 10~20 倍。其二,修正传统风险因素(如血压)对降低心血管事件风险的影响较小。
除了获益较小之外,血透患者中血压降低,加之同时存在的动脉硬化和微血管自身调节功能受损,会增加器官低灌注的风险。当患者对循环应激脆弱敏感时,这一风险在血透过程中就会被放大。已在透析低血压的患者中观察到复发性心肌顿抑,较大的超滤量和较低的血压可能是心肌顿抑的重要预测因素。多次发作心肌顿抑的患者死亡率增加,提示这并不是良性暂时性的事件。
不仅是心脏冠状动脉血管会有上述风险,反复的血流动力学打击也会影响脑部血管,在开始透析后的第一年多发性梗塞性痴呆的发病率很高就是佐证。此外透析过程中内脏灌注的减少还可导致内毒素水平和全身炎症水平的升高。因此,刻意降低血压可能加剧这些透析事件从而打破了治疗高血压所带来的风险收益平衡。
血透患者中血压的预测价值
1. 透析前血压
对于一周三次透析的患者而言,每次来透析室都要测量多次血压,但对如何最佳地分析这些血压数值结果,肾脏科医生并没有达成共识。不断涌现的数据证明,透析室之外测量的血压数值在诊断和治疗透析患者的高血压方面优于透析室中所测量的血压数值。但绝大部分肾脏科医生仍然使用透析室测量的透前血压来诊断和治疗高血压。
一项大规模的临床试验发现,透析前血压 SBP<120 mmHg 的患者死亡风险最高,SBP 在 160~180 mmHg 之间的患者死亡率最低。即使在不同的统计分析模型和随后长达 3 年的随访中,这一趋势都没有改变。该试验中逆 J 形的死亡率曲线证实,较高的透析前血压水平似乎还具有保护作用,而正常血压和低血压可能有害。另一项大规模血透患者的研究也表明,无论透析前后,SBP< 115 mmHg 都与最高的 1 年期死亡率相关。而透析前后 SBP>135 mmHg 具有保护作用。
另一些观察性的研究结果提供了不同观点。Foley 等人纳入 11,142 例患者后发现,透后 SBP>119 mmHg 具有保护性,在校正模型中死亡率与透析前 SBP 无关。另一项纳入 17,000 位血透患者的研究发现,透析前 SBP<120 mmHg 的患者在接下来的 2 年内死亡率增高,但是在存活超过 3 年的患者中,透析前较低 SBP 的患者具有生存获益。
很难解释上述试验的不同结果。血透患者的血压和死亡率之间的关系可能比目前已报道的研究更为复杂,有研究表明,时间和容量状态都是显著的效应修饰因子,容量减少后血压降低的幅度是预测血透患者预后较好的信号,在考虑血透患者血压靶目标值时应考虑到这一重要概念。
有关延长透析时间(每周 3 次,每次 8 h)的血透患者的研究证实,血压控制较好,不需要使用降压药,死亡率较低。但这一结果可能与多种混杂因素有关,因为很难区分这些患者死亡率的改善是获益于血压降低还是其它一些获益因素。与此相似地,增加透析频率也与较好的血压控制、较轻的左心室肥厚进展以及长期死亡率降低有关。
2. 透析室外的血压
由于对高血压患者心血管事件发生的预测价值和准确性更高,诊室外的血压测量(包括家庭自测血压和动态血压监测 ABPM)已成为普通人群中诊断高血压的金标准。有学者提出将透析室外的血压测量作为血透患者高血压的诊断标准,这一观点也遭到另一些学者的质疑。
诊室外的血压测量最大的益处在于能够区分白大褂高血压和隐匿性高血压。ABPM 可识别缺乏夜间血压降低节律(非杓性)的患者,非杓性血压在普通人群和透析患者中与心血管疾病风险增加有关。
虽然研究规模较小,结果的强度不如普通人群,但有些研究表明,透析室外的血压测量在预测患者死亡率方面优于血透中心的血压测量。也有学者对此观点持反对意见,评判的理由包括:研究样本量较小、世界范围内家庭自测血压和 ABPM 资源不容易获得、透析间期进行 ABPM 不方便、影响夜间睡眠。
虽然有上述不足,但我们相信透析室外测量的血压对血透患者的高血压诊断和判断预后方面更佳。家庭自测血压和 ABPM 相比,普通人群中的数据更多支持 ABPM,但在 ESRD 的人群中证据强度就没那么足。
降低血压实际上能改善血透患者的风险吗?
多项 RCT 试验研究了不同降压药物对透析患者心血管事件的影响。之前有两篇荟萃分析总结了其中的部分数据。虽然研究的总数量和纳入的患者数量较少,治疗组较对照组透析前血压仅有小幅降低,但总的结果还是有利的。
这两篇荟萃分析发表之后,又有些新的试验结果公布。一项研究表明心血管事件或死亡率在治疗组和对照组之间没有差别,另四项研究报道治疗组有获益。血透患者中使用阿替洛尔和赖诺普利治疗高血压的临床试验被提前中止,因为观察到赖洛普利组较阿替洛尔组明显降低了心血管事件。这强烈提示通过降低血压可以修正血透患者的风险。
需要注意的是,以上试验中,所有治疗组和对照组的患者都服用了多种降压药物,而且这些试验都不是以评价不同血压目标值而设计的,而是为了评价某一种特定药物独特的心血管获益而设计的。因此这些试验中观察到的获益有多大程度是归因于血压降低还是归因于研究中所使用的特定药物都不得而知。总之,由于这些试验的设计问题,血透中血压降低的获益只能得出有限的结论。也许最有力的声明是降压治疗对血透患者没有害处,可能有益。
表 1 总结了血透患者血压控制的靶目标值,但血压达标的前提是患者已达到其最佳的干体重。
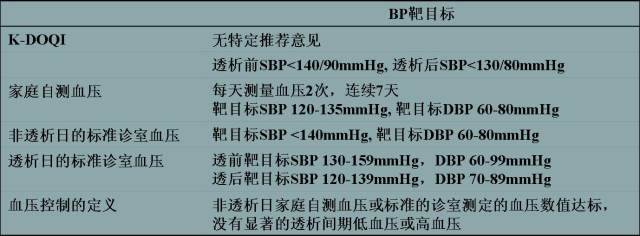
表 1 血透患者血压控制的靶目标值
总结和展望
由于缺乏临床试验的数据作指导,观察血压水平和血透患者结局的研究的数据结果存在不确定性,因此血透患者的血压靶目标值仍有待明确。诊室外血压(家庭自测血压和 ABPM)在普通高血压人群中相关性不断增加,而在 ESRD 患者中相关性较少。然而不可否认的是,整合家庭自测血压到血透患者的高血压治疗之中是基于专家意见推荐的。家庭自测血压的应用还是很有前景的,它使患者参与治疗计划,能更好地预测高血压结局。
