药物引起的急性间质性肾炎(DI-AIN)是急性肾损伤(AKI)常见的病因之一,能导致慢性肾脏病(CKD)和终末期肾病(ESRD)。虽然任何药物都有导致 DI-AKI 的潜在风险,但抗生素、非甾体类消炎药(NSAIDS)和质子泵抑制剂(PPI)是引起 DI-AKI 最常见的三类药物。
当服用可疑药物后数天内出现典型的皮疹、发热和嗜酸性粒细胞增多症时很容易诊断 DI-AIN。但这些典型表现只出现在<10% 的患者中,而且 DI-AIN 也可能在服药后数周或数月才延迟出现。此外,肾活检证实的 DI-AIN 中仅有半数患者表现为 AKI,剩余的一半患者肾功能缓慢进展性丧失,不符合 AKI 的诊断标准。尿检异常,如嗜酸性粒细胞尿、脓尿、白细胞管型,被认为是 DI-AIN 的典型表现,但也不可靠。因此 DI-AIN 的诊断依赖于在高危人群中保持高度的怀疑警惕性并通过肾活检来确诊。
由于诊断 DI-AIN 对临床医生具有挑战,因此建立一个循证指导的治疗计划也很困难。考虑到 DI-AIN 潜在的免疫性机制,在及时停用可疑药物的同时给予糖皮质激素常常作为治疗方案,然而在 DI-AIN 中没有进行过随机对照试验。来自美国耶鲁大学医学院肾脏科的 Dr.Mark A. Perazella 等人在 2017 年 12 月的 CJASN 杂志上列举了两个病例,以说明这个问题令人沮丧的性质,并基于现有文献给出 DI-AIN 的治疗推荐意见。
病例 1
一位 25 岁的年轻女性,因大肠杆菌引起的急性肾盂肾炎而接受口服甲氧苄啶/磺胺甲恶唑治疗。在 14 天抗生素疗程的第 11 天,她出现了斑丘疹、低热和嗜酸性粒细胞增多症。血肌酐(Scr)水平是 1.9 mg/dl(基线 Scr 值 0.7 mg/dl)。尿沉渣镜检结果是 1~3 个白细胞/低倍镜。怀疑是甲氧苄啶/磺胺甲恶唑引起的急性间质性肾炎(AIN),遂停用。剩下的 3 天使用左氧氟沙星治疗。几周过后,她的症状缓解,Scr 水平回落到基线值。
病例 2
一位 69 岁的老年男性,有冠心病、房颤和高血压病病史。此次因肺炎伴低血压收入 ICU。经过头孢曲松和阿奇霉素治疗临床情况改善后,他被转回普通病房。在第 9 天时,由于患者 Scr 从 1.2 mg/dl 升高至 2.1 mg/dl,请肾内科会诊。
尿沉渣镜检显示 5-10 个红细胞/高倍镜,3~5 个肾小管上皮细胞/高倍镜,1~3 个颗粒管型/低倍镜。急性肾小管损伤、急性感染性肾小球肾炎、DI-AIN 都被考虑为 AKI 的鉴别诊断。由于临床怀疑 DI-AIN,停用了抗生素。但由于第 13 天时 Scr 水平仍继续升高至 5.7 mg/dl,遂进行了肾活检。
光镜下显示弥漫性急性间质性肾炎,急性肾小管损伤和 30% 的间质纤维化。头孢曲松是最可能的罪犯药物。在咨询了感染病学专家后,给予静脉甲强龙 500 mg/天×3 天,接着序贯口服强的松 60 mg×4 周,之后激素逐渐减量。开始激素治疗 2 周后,Scr 水平逐渐降低。第 6 个月随访时,患者的 Scr 水平为 1.9 mg/dl。
病例讨论
这两个病例证实了 DI-AIN 两个重要的特点:(1)变异较大的临床表现;(2)停用罪犯药物后的反应不同。
第一位患者发生了经典的「过敏性 DI-AIN」伴有全身和肾脏的表现,而第二位患者仅仅只有肾脏表现,使得 DI-AIN 与其它 AKI 的病因不容易鉴别。此外,第一位患者在停药后 DI-AIN 就缓解了,而第二位患者在停药后 AKI 继续恶化,可能是由于停用了罪犯药物,但仍然持续存在小管间质炎症和损伤。为了挽救 AKI 加重,开始给予糖皮质激素治疗,最终在随后的数周内肾功能改善。
在治疗 DI-AIN 中,第一步就是要早期识别并及时停用罪犯药物,而肾活检则需要进行深思熟虑后而行。暴露于罪犯药物时间越长,肾功能恢复的机会越低。其它治疗方法的有效性还不是很清楚,而且还存在某种程度的争议。关于 DI-AIN 的治疗还有很多悬而未决的问题,包括:肾活检在诊断中的作用,糖皮质激素在治疗中的作用等。下面我们基于对文献的理解以及自己的临床经验对上述问题给出了答案。
糖皮质激素治疗 DI-AIN 有效吗?
糖皮质激素有效性的证据来源于有许多不足之处的回顾性研究。首先,这些研究中使用药物的决策都是由熟悉患者情况的主治医生做出的。仅有那些预期能从糖皮质激素治疗中获益的患者才会给予这种治疗,因为那些纤维化程度较高的患者的肾功能不太可能完全恢复,这些患者往往不会被给予糖皮质激素治疗。另一方面,预计在停药后肾功能就会缓慢恢复的轻度 DI-AIN 的患者也不会被给予糖皮质激素治疗。这就存在患者的选择偏倚。
第二,包括我们在内的许多美国的中心,对所有符合标准的 DI-AIN 患者几乎都给予糖皮质激素治疗,并将其作为一种标准治疗,这使得在回顾性分析中比较糖皮质激素的有效性变得更加困难。
虽然有这些不足,但仍有多项回顾性研究尝试去研究糖皮质研究在 DI-AIN 患者中的有效性。目前可获得的证据强度支持糖皮质激素使用对肾功能恢复和预防长期透析的潜在获益。一旦排除了感染性病因,同样的方法也适用于药物引起的肉芽肿性 AIN。
在开始糖皮质激素治疗前需要肾活检来证实 DI-AIN 吗?
没有肾活检结果而临床诊断 DI-AIN 具有挑战性。事实上,一项研究发现,仅有 1/4 PPI 介导的 DI-AIN 病例在活检之前被怀疑过。鉴于激素诸多的不良反应,因此在给予患者糖皮质激素治疗前需要肾活检来证实 DI-AIN。此外,肾活检结果还能提供判断预后的信息,如间质纤维化、肾小管萎缩和肾小球硬化的程度,以指导治疗决策。比如,间质纤维化/肾小管萎缩>75% 和显著的肾小球硬化的患者应该避免使用糖皮质激素。
因此一旦怀疑患者是 DI-AIN 或者出现无法解释的 AKI 为了证实或排除 DI-AIN 的诊断,应尽快进行肾活检。不能进行肾活检但又首先考虑 DI-AIN 诊断的患者,根据患者的个体差异,经验性给予糖皮质激素治疗。目前没有可靠的无创性检测方法来诊断 DI-AIN。
哪些患者应该接受激素治疗?如何确定这些患者?
明确哪些 DI-AIN 患者需要接受激素治疗需要平衡肾功能恢复的潜在获益和大剂量激素的不良反应之间的关系。短期使用糖皮质激素的危害有:在糖尿病患者中血糖控制不佳,增加感染的风险。间质纤维化/肾小管萎缩和超声提示肾脏较小的患者对激素的治疗反应不佳。因此在高度纤维化的患者中,尤其是在血糖控制不稳定的糖尿病患者中,应避免使用糖皮质激素。在给有活动性感染的患者开始激素治疗前,与感染病学专家共同讨论很重要。
给予患者激素治疗的最佳时机是何时?
研究发现早期开始糖皮质激素治疗与较好的结局有关。两项研究报道 AIN 发生至开始激素治疗之间的时间间隔越长,肾功能恢复率越低。因此,如果考虑予以糖皮质激素治疗,应该在诊断明确后的 1-2 周内尽早开始。
对 DI-AIN 给予糖皮质激素治疗的方案和疗程是什么?
DI-AIN 常用的激素治疗方案是:250~500 mg/天静脉甲强龙,接着序贯 1 mg/d/kg 口服强的松治疗;或者仅仅口服 1 mg/d/kg 强的松,而无静脉使用。无论起始剂量如何,都应该继续给予 1 mg/d/kg 强的松大约 1~1.5 个月,因为大部分患者的肾功能在这个时间范围内都能恢复。
对肾功能无任何改善的患者糖皮质激素使用不应延长超过 1.5 个月。对那些肾功能改善但出现糖皮质激素不良反应的患者,有一系列小规模的病例报道用骁悉作为替代治疗可能有用。
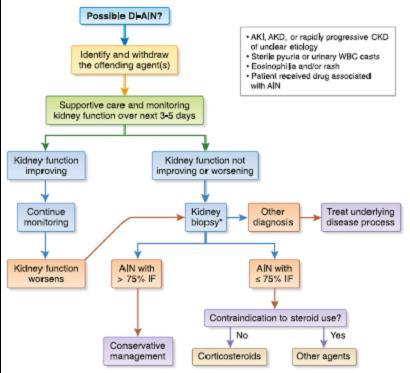
图 1 本中心诊断 DI-AIN 患者的方法和流程
