北京时间 2022 年 12 月 13 日,2023 版 ADA 糖尿病诊疗标准(以下简称为 ADA 指南)正式发布,新指南进行了推荐的更新、措辞的修改以及证据的补充,这里选择了较有临床借鉴意义的更新内容展开介绍,并有幸邀请到中南大学湘雅二医院的杨琳教授,就新指南的重要更新要点以及对中国糖尿病患者的借鉴进行总结与深度点评。
1、糖尿病预防
增加了建议 3.9:
他汀类药物治疗可能会增加高风险人群患 2 型糖尿病的风险。在此人群中,应定期监测血糖状态并加糖尿病预防措施。不建议停用他汀类药物。(B)
增加了建议 3.10:
在有卒中史、有胰岛素抵抗和糖尿病前期证据的人群中,吡格列酮可能可以降低中风或心肌梗塞的风险。但同时需要考虑药物带来的体重增加、水肿和骨折等不良反应的风险。(A)采用较低的剂量或可降低不良反应的风险。(C)
增加了建议 3.12:
可以考虑药物疗法(例如体重管理、最大限度地遏制高血糖进展、降低心血管风险)以支持以人为本的护理目标。(B)
增加了建议 3.13:
对于糖尿病特别高危的人群,包括 BMI ≥ 35 kg/m2 者、血糖水平较高者(如空腹血糖 6.1 ~ 6.9 mmol/L,餐后 2 小时血糖 9.6 ~ 11.0 mmol/L,HbA1c ≥ 6.0%)以及有妊娠期糖尿病病史者,应考虑采取更严格的预防措施。。(A)
2、糖尿病药物
增加了建议 9.4a:
2 型糖尿病的降糖治疗中应考虑健康的生活方式、糖尿病自我管理教育与支持(DSMES)、避免临床惯性(clinical inertia)和健康的社会决定因素(SDOH),药物治疗应「以人为本」。(A)
增加了建议 9.4b:
在患有 2 型糖尿病和动脉粥样硬化性心血管疾病、心力衰竭和(或)慢性肾病的确诊及高风险的成人中,治疗方案应包括降低心肾风险的药物。(A)
 图 1图片来源:根据指南表 9.2 翻译
图 1图片来源:根据指南表 9.2 翻译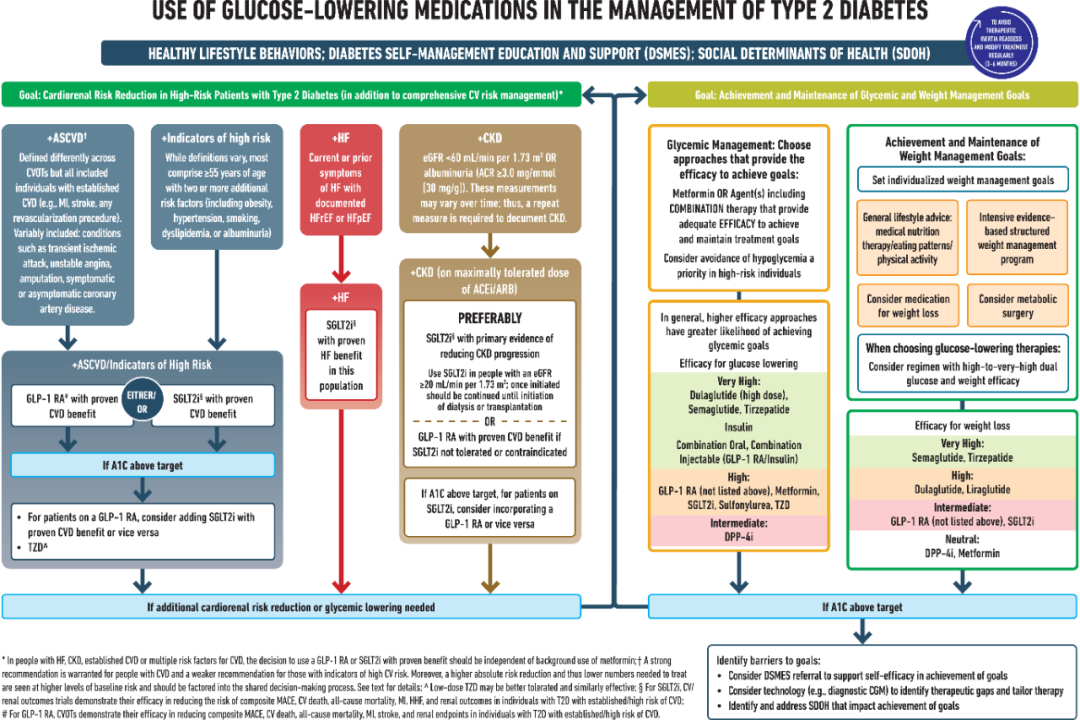 图 2图片来源:指南图 9.3
图 2图片来源:指南图 9.3
增加了建议 9.4c:
为实现和维持血糖达标状态,应考虑使用具有较好降糖作用的药物,例如二甲双胍或其他药物,亦包括联合治疗。(A)
新指南推荐,对于已确诊 ASCVD 、心衰 、CKD或合并其高危因素 T2DM 患者,应选择被证实具有心血管获益的 SGLT2 抑制剂和/或 GLP-1RA,不论是否使用二甲双胍。
对于不合并 ASCVD、心衰、慢性肾病或其高危因素者,降糖药选择应有助于实现血糖及体重达标,并考虑不良反应(特别是低血糖和体重增加)、用药成本、患者个人选择等因素。
新指南的推荐顺序和措辞,体现出指南对糖尿病患者的管理理念做出了更新,即从「以实现血糖达标为中心」向「以改善患者临床预后为中心」转变。
增加了建议 9.4d:
体重管理是 2 型糖尿病降糖管理的重要组成部分,降糖治疗方案应考虑有助于体重管理的方法。(A)
3、肥胖管理
增加推荐 8.5:
对于超重或肥胖的糖尿病患者来说,较小或较大程度的体重减轻均有益处。相对较小程度的体重减轻(约基线体重的 3 ~ 7%)可改善血糖和其他中间心血管危险因素。(A)更大幅度、持续的体重减轻(> 10%)通常获益更加明显,包括可能实现 2 型糖尿病缓解,并可能改善长期心血管结局和降低死亡率。(B)
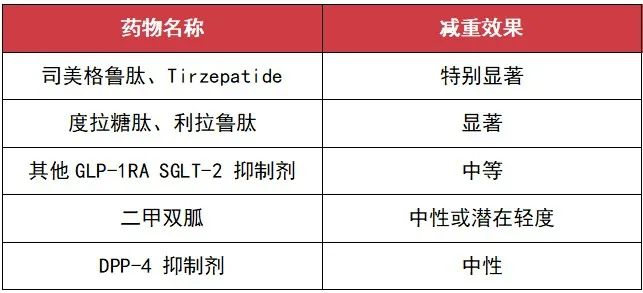
另外增加双重 GLP-1/葡萄糖依赖性促胰岛素多肽(GIP)受体激动剂 (tirzepatide)作为有减重效力的降糖药物选择。
4、心肾保护
如前推荐,对于已确诊 ASCVD 、心衰 、CKD或合并其高危因素 T2DM 患者,应选择被证实具有心血管获益的 SGLT2 抑制剂和/或 GLP-1RA,不论是否需要降糖,也不论是否使用二甲双胍。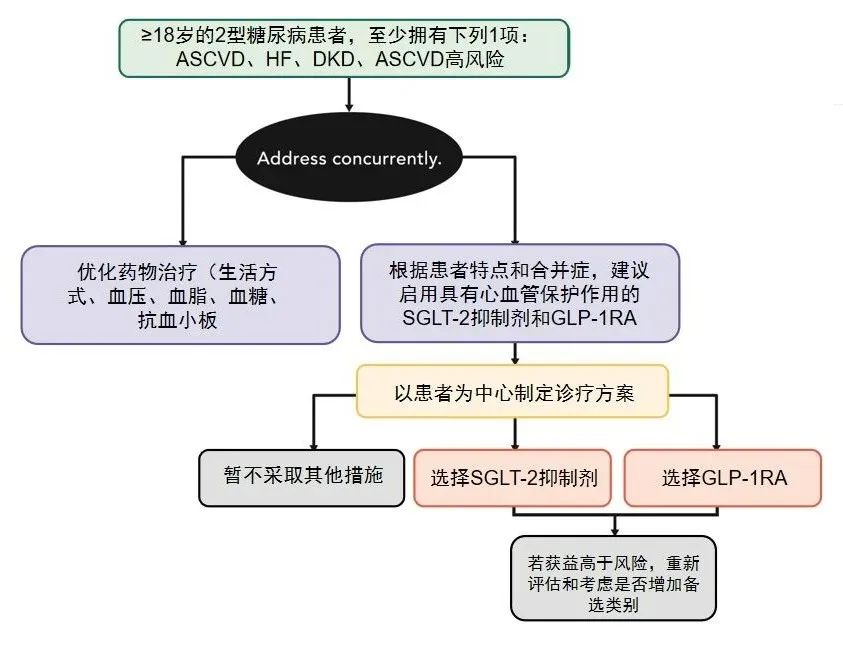 图 3 图片来源:根据指南图 10.3 翻译
图 3 图片来源:根据指南图 10.3 翻译
修订推荐 10.1、10.4 以及 10.7:
更新高血压定义,将高血压诊断标准下调为 ≥ 130/80 mmHg,并将糖尿病患者血压目标设定为 < 130/80 mmHg,对血压 ≥ 130/80 的糖尿病患者可考虑进行药物治疗。
修订推荐 10.20 及 10.26:
推荐对 40 ~ 75 岁具有较高风险的糖尿病患者(包括具有一种或多种动脉粥样硬化性心血管疾病风险因素者)使用高强度他汀类药物治疗,将 LDL-C 由基线水平降低 ≥ 50%,并将 LDL 胆固醇目标设定为 < 1.8 mmol/L。
推荐合并ASCVD的糖尿病患者应用高强度他汀治疗将 LDL-C 降低 ≥ 50%且降至 < 1.4 mmol/L。若无法达标此目标,可在他汀类药物最大耐受量治疗的基础上,加用依折麦布或 PCSK9 抑制剂。
增加推荐 10.21:
对于心血管风险较高的 40 ~ 75 岁糖尿病患者,尤其是具有多种动脉粥样硬化性心血管疾病危险因素且 LDL-C ≥ 1.8 mmol/L 者,可在他汀类药物最大耐受量治疗的基础上加用依折麦布或 PCSK9 抑制剂。
增加推荐 10.42b:
对于患有射血分数保留或降低的已确诊心力衰竭的 2 型糖尿病患者,建议使用已证明对该患者人群有益的 SGLT-2 抑制剂以改善症状、提高生活质量。(A)
增加推荐 10.43:
对于使用最大耐受剂量的 ACEI 或 ARB 治疗的伴有蛋白尿的 2 型糖尿病和慢性肾病患者,建议添加非奈利酮以改善心血管结局并降低慢性肾病进展的风险。(A)
推荐 11.5a ~ 11.5c:
对于 2 型糖尿病和糖尿病肾病患者,可使用 SGLT-2 抑制剂(eGFR ≥ 20 mL/min/1.73 m2)、GLP-1RA 或非甾体盐皮质激素受体拮抗剂(eGFR ≥ 25 mL/min/1.73 m2)以降低心血管风险。
另外,现推荐盐皮质激素受体拮抗剂与其他药物一起用于心肾保护,而非在其他治疗无效时作为替代选择。
5、其他并发症
指南第十二部分(视网膜、神经病变、足部护理)中关于神经病变部分指出,目前尚无逆转潜在神经损伤的特定治疗方法。主要预防及延缓进展的手段为控制血糖、治疗其他可改变的危险因素(包括血脂和血压)。缓解周围神经疼痛和自主神经病变症状的治疗手段(药物和非药物)可改善生活质量。
修订推荐 12.20:
推荐加巴喷丁、5-羟色胺-去甲肾上腺素再摄取抑制剂(SNRIs)、三环类抗抑郁药和钠通道阻滞剂作为糖尿病神经疼痛的初始药物治疗。(A)
此外,他喷他多和曲马多是中枢作用的阿片类镇痛药,通过 μ-阿片受体激动作用以及去甲肾上腺素和血清素再摄取抑制作用发挥镇痛作用。但阿片类药物治疗慢性神经性疼痛具有成瘾风险,应避免使用。
6、点评与分析
要点 1对高血压定义的更新
新版 ADA 指南将高血压诊断标准下调为 ≥ 130/80 mmHg。今年 11 月美国心脏病学会和心脏协会将高血压定义进行了重大更新,将血压大于 130/80 mmHg 定义为高血压,同时推荐的控制目标更改为 130/80 mmHg 以下。
高血压诊断标准的变化在国内也引起轩然大波,然而中国卫健委并不认可这种对诊断标准的改动。因此中国患者,包括糖尿病患者,高血压标准仍定义为 ≥ 140/90 mmHg。
要点 22 型糖尿病的筛查年龄
2022 版 ADA 指南已提出,建议从 35 岁开始进行糖尿病筛查,以尽早发现糖尿病患者。众多 2 型糖尿病患者多年未确诊,在发现时严重者已出现糖尿病慢性并发症。
2023 版 ADA 指南提出,对于青少年儿童超重或肥胖的个体,如果伴有一种或多种糖尿病危险因素,建议在青春期开始或 10 岁以后进行 2 型糖尿病的筛查。
中国作为全球糖尿病第一大国,且目前青少年儿童超重肥胖的情况日益严重,ADA 指南关于筛查年龄的建议对于中国的患者同样适用,应尽早在青年人以及青少年儿童中筛查 2 型糖尿病患者,以早期干预,预防并发症的出现。
要点 32 型糖尿病药物治疗路径
新版 ADA 指南对于 2 型糖尿病药物治疗路径图进行了明显调整(图 2),建议基于患者的个体特征和合并症来执行个性化的治疗策略。
首先,对于合并心肾疾病,或心肾高风险的 2 型糖尿病患者,不论改患者糖化血红蛋白是否达标,药物均应以降低心肾不良事件作为首要目标。
其次,药物治疗的目标二为降低或维持 2 型糖尿病患者的血糖和体重。新版药物治疗路径图,对这一目标有非常细化的规定。
对于血糖管理,新指南对降糖效果非常高效、高效、中效的药物进行了具体罗列(图 1)。
对于体重管理,除了设定个体化体重管理目标,也是强调要在生活方式干预基础上,展开基于循证的结构化体重管理项目。因此在降糖药物的选择,亦应考虑降糖药对体重管理的作用,选择双重疗效的药物。
对于既有体控制需求,又有血糖控制需求的人群,ADA 指南中提到的细化规定,对于我们中国的患者也是具有指导意义的。后续会进一步介绍对于体重和血糖都具有改善效果的新药。
此外,对于起始胰岛素强化治疗的指征,ADA 新指南中提到,对于体重减轻特别明显的患者,伴有高血糖症状或者是糖化血红蛋白超过 10%,或者是血糖超过 16.7 mmol/L 的患者,应建议早期用胰岛素治疗。这条意见,其实在 2022 年版的 ADA 指南中也有提到。
与这条意见相对应的,我们国内的指南中建议,糖化血红蛋白大于 9%,空腹血糖超过 11.1 mmol/L,应启用胰岛素的强化治疗。而「糖化血红蛋白超过 10%,或者是血糖超过 16.7 mmol/L」的标准,与《中国老年糖尿病诊疗指南(2021 年版)》中关于老年 2 型糖尿病患者短期应用胰岛素治疗的指针是一致的。
是否需要将成人、非老年的 2 型糖尿病人群中胰岛素强化治疗的启用进行相应上调,可能还需要一些研究来证实,是否完全参照 ADA 的意见值得商榷。
对胰岛素强化治疗启用标准的调整(将糖化血红蛋白由 9% 更新为 10%,将血糖从 11.1 mmo/L 提升至 16.7 mmol/L),也是基于现在有了更多的非胰岛素药物的注射药物的选择,比如 GLP-1 受体激动剂,还有 GLP-1/GIP 双受体激动剂等。
要点 4新型降糖药物
新指南中增加了新的降糖药物 GLP-1/GIP 双受体激动剂 Tirzepatide,中文译名为替尔泊肽。替尔泊肽于五月在美国 FDA 获批用于治疗成人 2 型糖尿病,九月已在中国递交了上市申请,且已获得了受理,预计于 2023 年在我国正式上市。
替尔泊肽可以激活 GLP-1 和 GIP 两种肠促胰素受体,与 GLP-1 受体激动剂类似,以葡萄糖依赖的方式来改善一相和二相胰岛素分泌,亦可拮抗胰高血糖素的分泌。
目前的临床试验结果来令人非常惊喜,替尔泊肽的降糖疗效为非常高效,减重效果为非常高效,平均体重减轻超过 20%,基本上已经达到 GLP-1 受体激动剂这类药物减重方面的天花板,且不增加低血糖风险。目前还在进行心肾结局的观察性研究。这也是非常值得我们国人期待的一个新药。
但替尔泊肽周制剂目前在美国的售价相当高。因此,在国人糖尿病患者中的普及尚需一段时间。
要点 5糖尿病肾病的治疗
对于糖尿病肾病的治疗,2022 版 ADA 指南力荐 SGLT-2 抑制剂和 GLP-1 受体激动剂。在新版指南中提出,为对于 eGFR ≥ 20 mL/min/1.73 m2 、尿白蛋白/肌酐 ≥ 200 mg/g 的 2 型糖尿病和糖尿病肾病患者,建议使用 SGLT-2 抑制剂以延缓慢性肾病进展、减少心血管事件。
此建议最主要的更新点是将尿白蛋白/肌酐由 2022 年的 300 mg/g 更新为 200 mg/g。而对于尿白蛋白/肌酐 200 mg/g 以下的患者,应用 SGLT-2 抑制剂可能有效,证据等级为 B。
也就是说,之前适用人群是大量蛋白尿的患者,现在中等量蛋白尿的患者,尿白蛋白/肌酐比值 200 mg/g 以上者也推荐这个药物来减少慢性肾病的进展和心血管事件。
这个指标的放宽对糖肾患者来说,可以在蛋白尿更早期去选用这个药物,而不是到了大量蛋白尿阶段再去选用,更早使用,更早受益。
另外还有一个重大更新是在盐皮质激素受体拮抗剂的推荐方面。2022 版 ADA 指南已经推出了第三代的盐皮质激素受体拮抗剂非奈利酮,该版本中,将其作为其他蛋白尿治疗手段无效时的一个备选。但 2023 版的指南,建议将非奈利酮与其他药物一起用于心血管和肾脏的保护,该推荐意见进一步提高了非奈利酮在治疗中的地位。
非奈利酮在我们国内于今年 11 月份已经正式上市,一些城市比如长沙已经可以购买到了,所以也希望这个药物可以让更多的糖尿病肾病患者受益。目前该药尚未大规模应用,我们也非常期待它在实际应用中的效果。
要点 6制定个体化血糖管理目标
新版 ADA 指南进一步强调血糖管理目标值在制定时应遵循个体化原则。其实这个在既往的指南中也都有强调,要根据患者的预期寿命、病程、并发症及合并症、低血糖风险、患者的认知功能、心理状态等等因素综合制定。
糖化血红蛋白的目标值仍然是建议 < 7%,动态血糖监测指标的控制目标跟既往相比没有特别大的更新,在这里就不展开讨论了。
要点 7体重管理
2022 版指南已非常强调糖尿病患者应降糖减重应双管齐下。新版指南进一步再次强调了体重管理的重要性,前文提到的降糖治疗路径部分,已经非常清晰的罗列出了具有不同疗效程度的减重药物管理策略。
对于 2 型糖尿病来说,降糖药物中 GLP-1 受体激动剂和最新的 GLP-1/GIP 双受体激动剂都能够带来非常高效的减重受益。指南中也进一步提出,减重 3% ~ 7% 可以改善血糖和心血管危险因素,减重超过 10% 可以带来更大的受益,包括糖尿病的缓解(特别是病程在五年之内的 2 型糖尿病的缓解),改善心血管的结局和降低死亡率。
ADA 指南中的建议也跟我国新出台的《缓解 2 型糖尿病中国专家共识》的精神非常契合,即不同分层下的体重减轻给患者带来的受益不一样国内外对于体重管理的重要性的认知是非常同步的。
要点 8行为管理
对糖尿病患者的行为管理,新指南强调一天 24 小时都不能放松。之前比较强调的是整体的生活方式,饮食、运动、睡眠等,新版指南强调了「24 小时」,以期让病人看到生活方式管理的重要性。
在具体细化的推荐意见中,相较于以前的指南来说,近年来更多的临床试验成果发表,带来了更多细化的科学运动方案。新指南就如何打破久坐的生活方式,每 30 分钟进行一次慢走,或者通过抗阻运动来改善血糖,如何使身体适度出汗,应采用的强度和频率,如何通过运动来改善代谢状态,都进行了非常详细的推荐。
另外对于睡眠的推荐也进行了细化,新版指南特别强调了睡眠对于血糖管理的重要性,不仅对睡眠的时长进行了推荐,对睡眠的质量和类型都进行了相应的建议。虽然大部分研究可能是来自于国外的数据,但指南上的一些细化推荐,对于我们中国患者来说同样是非常适用的。
当然我们也应该在国内开展更多的运动、饮食相关的研究,因为中国人群的饮食结构以及运动习惯和国外有一定差别,另外国外人群的超重肥胖的程度更加明显。因此我们大力倡导,我们国人可以开展更多 RCT 研究,来探讨更适合中国糖尿病人群的行为管理的模式。
点击查看指南原文
✩ 本文仅供医疗卫生等专业人士参考
策划 | 戴冬君投
编辑|圆脸大侠

