慢性肾脏病(CKD)的治疗管理
CKD 患者的治疗需要考虑如下:控制进一步的肾单位损伤,纠正单个肾单位的高滤过,控制 CKD 相关的并发症以及做好肾脏替代治疗准备。这些治疗的核心原则是「越早越好」,尽量减少进展至 ESRD 以及优化肾脏结局。许多机构已经开展了系统的医患教育(框 3)。
Alport 综合征的早期治疗获益有据可查,经过基因诊断,在没有任何肾脏病症状出现前即开始 RAS 阻断治疗,对于肾脏结局的结局有着显著影响。然而进展至 CKD G3 期才开始 RAS 阻断治疗仅仅延缓进展至 ESRD 的进程(图 7)。在诊断微量蛋白尿时即开始应用 RAS 阻断剂比在诊断 CKD G3 期或 G4 期时应用能更好延缓 ESRD 病情进展。因此尽早的诊断和治疗能够阻止肾单位进一步丢失。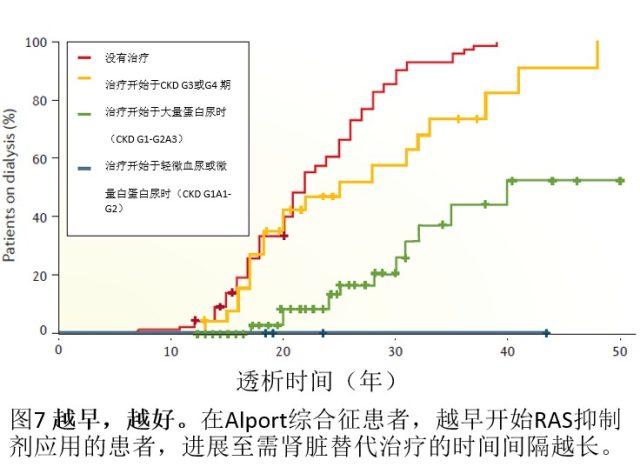
1. 控制持续的肾单位损伤
许多因素能够引起肾单位损伤,去除这些因素能够减缓 CKD 进展。
在慢性免疫损伤,例如慢性 IgA 肾病,很难剖析 CKD 进展是由于免疫还是非免疫因素导致,关于免疫抑制剂同 RAS 阻断和血压控制的有效性对比证据并不多。
肾活检能够明确诊断,并且通过评估免疫损伤的活动度来指导治疗。尿路梗阻、感染和其他中毒性损伤导致的 CKD 也有相应的特异治疗。然而,即使完全去除损伤因素,丢失的肾单位功也不能够恢复。
避免 CKD 残余肾单位发生 AKI 至关重要,包括患者宣教,避免肾毒性药物(如大剂量对比剂应用,NSAIDs,抗菌素,质子泵抑制剂或其他地方性或职业毒素)。避免低血容量和尿路梗阻。戒烟以减少 CVD 风险。
2. 纠正单个肾单位的高滤过
ACEI 或 ARBs 能够减少 GFR(单个肾单位)和肾小球滤过压,不仅减少蛋白尿,也降低了总 GFR,因此增加血肌酐水平。需要澄清减少残余肾单位的高滤过是延缓蛋白尿患者 CKD 进展的重要策略,血肌酐水平的适度上升提示单个肾单位 GFR 的下降,是预期肾脏保护作用的强有力预测指标,应该逐渐将 ACEI 或 ARBs 调整至可耐受的最大剂量。相比之下,ACEI 或 ARB 并不能延缓非蛋白尿导致的 CKD 进展,如常染色体显性遗传多囊肾,但是可能对相关的心血管并发症有益。
减少饮食盐摄入以及控制血压、血脂药物应用,能进一步减少蛋白尿以及延缓 CKD 进展,在未能行肾脏替代治疗的情况下需进行这些干预。
血压控制的靶标也是个有争议的问题,虽然收缩压干预的临床试验亚组分析显示,当收缩压<120 mmHg 同收缩压<140 mmHg 相比,减少了心血管事件发生率以及全因死亡率。但是这些结果并不适用于 CVD 患者,这些患者在严格血压控制情况下,更易出现神经代偿以及突发心源性猝死。另外,血压控制的靶标也同血压测量方法有关。
最后,生活习惯的改变例如避免或改善肥胖能够减少肾小球的滤过负荷以及肾小球高压。高血糖通过钠葡萄糖 2 型转运体,介导残余肾单位入球小动脉扩张,加剧肾小球高滤过,RAS 抑制剂并不能干预此过程。而钠葡糖糖 2 型转运体抑制剂能逆转此过程,起到肾脏保护作用,也能减少 2 型糖尿病患者的心血管疾病,从而支持在糖尿病和 CKD 患者中联合 RAS 和 SGLT2 阻断治疗。
3. 控制 CKD 并发症
CKD 有许多需要治疗的并发症(框 4),就全因死亡率来说最相关的并发症为心血管疾病(CVD),CVD 的发生也同内分泌障碍有关(如缺乏促红素、维生素 D 或者 PTH),引起贫血以及继发甲状旁腺功能亢进,多种因素最终导致心肌纤维化。
在透析患者中进行的大量随机对照临床试验,旨在减少心血管事件的干预措施大部分都未能成功。减少低密度胆固醇的辛伐他汀联合依折麦布治疗,同 CKD G5 期或已透析患者相比,能更有效地减少 CKD G2-G4 期患者动脉粥样硬化发生率。指南关于糖尿病状态的管理旨在通过限盐、应用 RAS 阻断剂、改善贫血达到靶标血压控制,另外有纠正酸中毒以及 CKD-MBD 的评估和管理。
4. 肾脏替代治疗的准备
一旦达到 ESRD 阶段,尤其是对于有限生存的老年患者来说,保守治疗为一个可能的备选项,但通常需要肾脏替代治疗。肾脏病医生以及包含全科医生的多学科团队应该告知患者治疗选择(肾移植、血液透析、腹膜透析或非透析),早期的宣教辅导是必须的,知情的这部分患者能更好的面对肾衰竭。
肾脏病学家面对的最大挑战就是预测肾脏病进展,因为病程并不是呈线性下降。这种不可预测性经常成为医患之间及时共享治疗决策的屏障。KDIGO 推荐当肾衰竭症状和体征明显时即开始透析治疗(通常 GFR5〜10 mL/min/1.73m2),GFR<20 mL/min/1.73m2以及过去 6〜12 个月内有明显 CKD 进展的患者优先考虑活体供体肾移植。
(1)血液透析
血液透析准备包括血泵、清除尿毒症毒素的透析膜和透析液以及血管通路的建立。通路类型包括动静脉瘘,人工血管移植以及短期应用的中心静脉导管(图 8a〜c)。动静脉血管通路是血液透析的优先选择,尽管并没有关于建立内瘘最佳时机的共识。
为保护长期血管通路的血管,应该避免静脉穿刺或近腕部血管的静脉留置针。对于有条件的患者来说,可用的动静脉血管通路是最佳选择。
(2)腹膜透析
腹膜透析为通过腹膜清除尿毒症毒素,需要经皮置入腹膜透析管进行腹透液交换。经过数小时的交换,含尿毒症毒素血液和新鲜腹膜透析液之间交换平衡,每次交换有望能带走多余的水分和代谢废物(图 8d)。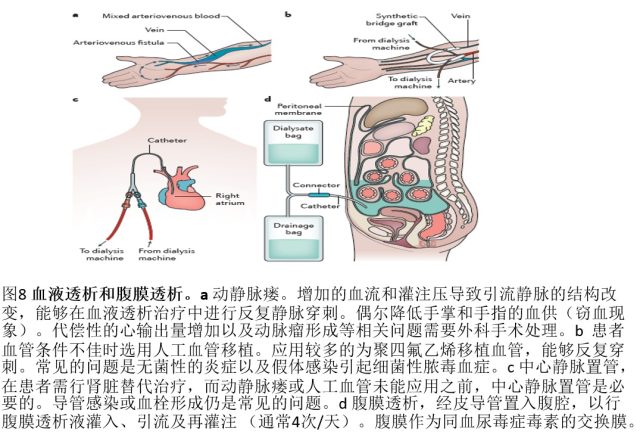
尽管有透析导管植入指南,置管技术(开放手术,套管针盲穿或者 Seldinger 技术)和手术期间管理仍有不同。是否这些因素会影响患者结局仍未知。同血液透析患者相比,腹膜透析的患者在最初 2 年内有着更好的初始治疗效果以及残余肾功能的保留,但是这些差异在两年后逐渐减少。
(3)肾脏移植
条件允许情况下,应该根据年龄和合并症评估肾移植的适应症,诸如肿瘤、慢性感染、心脏及外周血管疾病等合并症和较差的依从性均需仔细评估。优先移植能够对 ESRD 患者提供获益,但此种获益仍在评估中。
5. 保守治疗和姑息治疗
从医疗角度上看或许是不合理,然而高龄 ESRD 和合并症患者,行肾脏替代治疗既不能延长生命,又不能改善生存质量。这部分患者,姑息治疗目的在于控制影响生存质量的尿毒症症状。
6. 生活质量
CKD 相关的症状随着 CKD 的进展逐渐增加,是 CKD 和 ESRD 患者生活质量低下的主要原因。血透患者中,乏力、恶心、呼吸困难、食欲减退、瘙痒、不宁腿和抽筋均是常见的不适症状。抑郁和忧虑的心理疾病也很常见。并发症和治疗间的相互作用可能会进一步损害患者生活治疗(例如,由于治疗酸中毒的碳酸氢钠导致的高容量血症)。
血液透析治疗减低生活质量主要在于不良的功能状态(部分由于治疗相关的制动,尿毒症相关的营养不良和肌肉消耗),治疗的侵入性和耗时性,血管通路的感染以及功能障碍。指导一些居家的,低强度的功能锻炼能够改善血透患者的身体机能和生活质量。腹膜透析同样会影响生活质量,包括胃肠胀气,疝气和慢性高容量。两种透析方式均会导致就业困难,并且有较高的感染发生率和服药负担。
肾移植同更好的生活质量相关,但是即使受体有着良好的移植物功能,也必须面对 CKD 相关的症状以及免疫抑制治疗和其他治疗的并发症。
7. 治疗展望
(1)遗传性肾脏病引起 CKD:下一代基因测序已经揭示了肾脏疾病的基因异质性,这些数据应该整合入超越肾活检的治疗策略中,以实现诊断和治疗的个体化。
(2)CKD 管理的生物标记物:应用能预测 CKD 进展的生物学标记物更早鉴别 CKD,有助于开始肾脏保护干预治疗。
(3)肾单位丢失和 CKD 进展的触发因素:剖析先天性低数量肾单位,肾单位损伤,伤口愈合(间质纤维化)以及代偿性高滤过在 CKD 进程中的相应作用仍非常困难。找出详辨这些因素致病的影响程度并个体化靶标治疗将是未来几年的研究焦点。
(4)干预 CKD 进展:除了干预纤维化减慢 CKD 进展,降尿酸治疗也是正在探索的一种方法。核因子 E2 相关因子 2 激动剂巴多索隆和叶酸补充显示出剂量依赖的肾脏保护作用。
(5)肾脏生长和再生:考虑到肾移植途径并不易获取,目前工作正在探索损伤肾单位的再生。靶向作为足细胞前体的壁层上皮细胞,促进其分化为足细胞或阻止其过度的增殖和产物可能促进肾小球疾病的缓解。
(6)促进肾小管上皮细胞的再生能减少 AKI 后 CKD 的发生,目前仍没有相应的临床研究。有一些正在进行的抗纤维化药物的临床研究。再生医学也在探索治疗肾脏疾病,有许多实验已经报道通过将活化的肾脏祖细胞注入不同的 AKI 或 CKD 鼠模型中,能够改善肾脏功能和结构。然而将临床前的研究转化为稳定、有效和安全的临床治疗方式仍然有限。基于 CRISPR-Cas9 的基因编辑工具技术,是否能实现「实验室培育」肾脏仍是个问题。
(7)限制心血管发病率和死亡率:CKD 与心血管疾病的发病率和死亡率关联,通过调节脂质运输控制高脂血症、抑制全身炎症反应(如新的抗炎药物,补体抑制剂),调节肠道菌群(益生菌限制微生物相关的全身性炎症和代谢障碍)或干扰血管钙化和心脏纤维化(维生素 K 类似物)等,均能够提供新的解决方案。
(8)临床试验设计:肾脏病临床试验失败的主要原因是病人异质性。利用没有病因线索的组织学特征如 FSGS,重新考虑疾病特性,实验设计可能会进一步改善。
避免增加有重复作用药物的设计,如为了检测补体 C5a 受体抑制剂 avacopan 在 ANCA 相关血管炎患者中的疗效,CLEAR 研究首先避免了常规的标准剂量,而是对比了在应用环磷酰胺或利妥昔单抗的基础上 avacopan 联合低剂量激素和安慰剂联合高剂量激素的疗效,这种设计能够使研究者证实 avacopan 在治疗血管炎方面能够代替高剂量糖皮质激素。
(9)研究进展转化至日常临床实践:解释肾活检病理的结果、评估实验室检查、整合基因检测等变得越来越复杂,需要中心配备足够的能满足这些需求的资源。KDIGO 倡议创立的全球性指南已经提出从全球 CKD 的分期至 CKD 并发症管理的标准,但这些必须随着我们认识的深入进一步提炼和改进。
